挤压综合征的正确处理
发布时间:2023-11-19 浏览次数:327 次
挤压综合征的正确处理
挤压综合征(CS)是一种由于严重的电解质紊乱、循环功能障碍和多器官衰竭,继发于严重的横纹肌溶解和再灌注损伤,具有高发病率和死亡率的疾病。
挤压综合征的主要治疗方法是积极的液体复苏。必要时进行截肢手术等,然而死亡率与致残率依旧较高。
1941年,Bywaters描述了一名17岁女性的左腿被埋了9个小时的案例。通过测量周长和通过示波器识别的脉动来跟踪肢体的生存能力。描述了在入院后的24小时内,尽管腿部水肿明显减轻,但示波器读数下降。在那之后,膝盖以下的腿显得冰冷发蓝,因此建议截肢。尽管进行了积极的复苏,她还是在八天后死亡。然后作者讨论了截肢的时间是否会影响患者的结果。
-
这种现象在自然灾害和人为灾害中很常见。 -
然而,还有其他机制,例如由于意识状态的改变、长时间的手术姿势、某些药物和毒素导致四肢的长时间挤压。 -
处于饥饿状态的患者(例如,绑架受害者)也存在假性挤压综合征,这些患者会受到钝器的间歇性创伤,这会对肌肉质量产生累积效应,可通过脱水增强。 -
四肢挤压造成的创伤分为三个阶段:初始机械创伤、缺血和再灌注期。在压迫和缺血期间,三磷酸腺苷的产生减少,并且有钙流入细胞内,从而激活蛋白酶、磷酸化酶和核酸酶,从而引发肌肉溶解。当按压时间超过1小时时,极有可能发生挤压综合征。肌肉通常能耐受2小时的“热”缺血;在4到6小时之间,解剖和功能开始发生变化,6小时后出现细胞坏死。然而,在严重创伤中,产生该综合征所需的压缩时间可短至20分钟,并且对缺血的耐受性可能更短。
受压肢体可出现:
-
疼痛、肿胀,逐渐加重。
-
皮肤变硬,张力增强,皮下瘀血,张力性水疱。
-
感觉减退。
-
脉搏减弱或消失。
注意:有时伤肢外观无明显改变,自如活动,常被忽视而漏诊,并因未限制活动而使伤情发展。
肌红蛋白尿使尿色变深,尿检肌红蛋白阳性。临床确诊需要进行肌红蛋白检测。由于横纹肌溶解,机体可能出现低血容量、代谢性酸中毒、高钾血症、低钙血症、弥散性血管内凝血。
-
休克:早期可不出现休克;逐渐出现低血压,休克;出现高血压意味着急性肾衰竭严重。
-
肌红蛋白尿:肌红蛋白尿是诊断挤压综合征的重要依据。24小时内,出现棕红色或褐色尿,或自述“血尿”,就应考虑为肌红蛋白尿。
-
尿量:早期少尿(<17ml/h或<400ml/d),尿比重↑,尿液呈酸性。如无并发症,约一周左右进入多尿期,尿比重↓,最后固定在1.010左右。如发生并发症可复转到少尿期。
-
高钾血症及心脏问题:肌肉坏死导致钾释放到外周血,肾衰排钾困难,因此在少尿期,血钾每日2mmol/L升高,严重心律紊乱和心肌中毒死亡。高血钾同时伴有高血磷,高血镁及低血钙,加重对心肌抑制和毒性作用。
-
酸中毒及氮质血症:肌肉缺血坏死产生酸性物质,引发代谢性酸中毒。创伤后组织代谢分解旺盛,非蛋白氮、尿素氮产生增加 ,出现急性肾功能不全。临床上可有神志不清,呼吸深大,烦躁烦渴,恶心等酸中毒、尿毒症的一系列表现。
-
高血磷、低血钙:肾功能障碍时磷不能经肾脏排除,60~80%的磷转经肠道排除。肠道内磷和钙结合成难溶性磷酸钙,影响钙的吸收,出现低钙血症。临床表现为肌肉抽搐。低钙血症还可加重高血钾对心肌的毒性作用。
-
其它化验:如测定ALT、CPK等肌肉缺血坏死所释出的酶,以了解肌肉坏死程度及其消长规律;检查Hb、RBC、MCV等,以估计失血、血浆成分的丢失,贫血和少尿期尿潴留的程度;测定血小板,出凝血时间,可提示机体凝血、纤溶机制的异常;白细胞计数以提示有无感染存在。再加血气分析、血镁测定等,均有助于进一步的临床研究。
总结:肌肉挤压+肌红蛋白尿&肾衰表现+肌溶解表现。
-
患者有长时间肌肉挤压史、肿胀、皮肤软组织损伤,甚至骨折。
-
持续少尿或无尿,或红综色/深褐色尿,尿中有蛋白、红细胞或管型。
-
外周血肌酶谱升高(肌红蛋白、肌酸激酶、乳酸脱氢酶)。血CK>20IU/L时应重点治疗,因为血CK是肌坏死最敏感的指标。
-
根据容量丢失的多少可以选择不同的补液方式,如口服、外周静脉、深静脉、骨髓输液等。 -
避免用含钾的液体,除非存在失血性休克需要扩容的情形一般不用胶体液。 -
前2h内液体复苏量和速度为成人以 0.9% 生理盐水 1~1.5 L/ h,儿童 15~20 mL/(kg・h) 快速滴注为宜,伤后 6 h 内液体复苏量一般达到 3~6 L,严重挤压综合征可达到 12 L/d。 -
老人、儿童、慢性重度营养不良者以及有心衰等基础疾病者补液过多过快易导致液体过负荷,诱发心衰并发症,故输液速度及总量需按个体化进行,最好做到边监测边补充 。
一、多科室协作:
-
ICU医生、肾内科医生、骨科医生以及感染科医生组成一支精干的医疗小组是治疗该病的最佳组合。
-
治疗挤压综合征需要ICU医生的智慧,更需要各学科医生的沟通和有效的协作。
二、及早治疗:
-
对明确骨筋膜室综合征诊断,且具有手术指征,应早期充分筋膜和肌膜切开减压,应严格掌握截肢指征。
-
及早应用足量有效抗生素积极防治感染,根据创面、痰液、血液的细菌性检查和药敏实验结果及时调整。
-
营养支持:原则上首选肠内营养,并合腹膜损伤、胃肠功能紊乱或消化道出血时可选择静脉营养;补充水溶性维生素及微量元素。
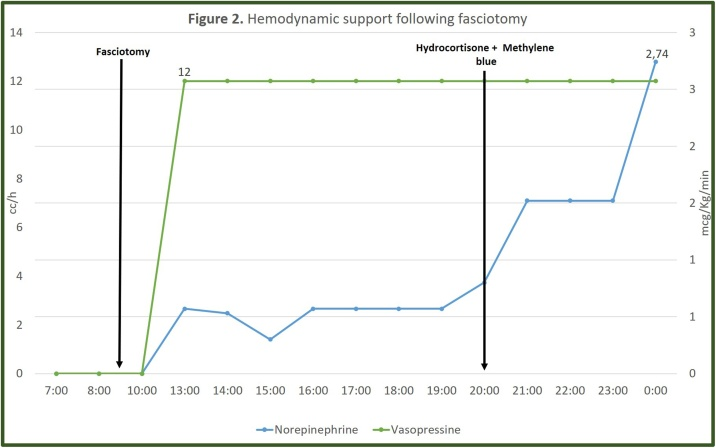
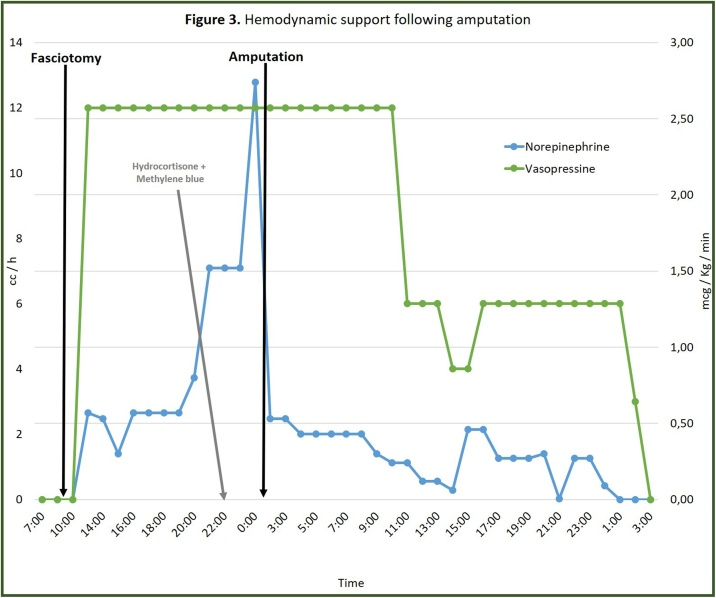
继续改善:在急性肾功能衰竭完全消退之前,他需要额外进行2次血液透析。入院13天后转入普通病房,开始康复治疗并继续处理右脚跟的复杂伤口。47天后,他终于出院了,并制定了康复计划。
-
本案例最引人注目的是截肢后的血流动力学反应:两小时后,血管加压素和去甲肾上腺素分别减少了最大剂量的50%和90%,直到完全停止血管加压素支持。这与患者的结果一起表明,尽管高级生命支持,这种干预对CS和进行性恶化患者的潜在益处。
-
这个案例也让人思考这是否是一个应该在疾病过程的早期、建立之前或在综合征的初始阶段考虑的决定。尽管对于医疗团队和患者来说这是一个艰难的决定,但预后不良的风险因素和疾病的自然过程的存在可能有利于截肢,尽管肢体具有明显的活力以及与肢体丧失相关的发病率。
-

 安康市中医医院官方微信
安康市中医医院官方微信